Kręgosłup szyjny, choć niewielki, odgrywa kluczową rolę w naszym codziennym funkcjonowaniu. Niestety, jest również niezwykle podatny na różnego rodzaju przeciążenia i urazy, które mogą prowadzić do poważnych konsekwencji, w tym do objawów neurologicznych. Właśnie dlatego tak ważne jest, aby rozpoznać sygnały, które wysyła nam nasze ciało.
Ten artykuł ma na celu dostarczenie kompleksowych informacji na temat objawów neurologicznych związanych z kręgosłupem szyjnym. Dowiesz się, jakie sygnały wysyła Twoje ciało, co mogą one oznaczać oraz jakie kroki należy podjąć, aby zrozumieć i leczyć potencjalne problemy.
Objawy neurologiczne kręgosłupa szyjnego: kluczowe informacje
- Najczęstsze objawy to promieniujący ból, drętwienie, mrowienie i osłabienie siły mięśniowej w rękach.
- Przyczyny obejmują dyskopatię, zmiany zwyrodnieniowe, stenozę kanału kręgowego oraz urazy i przeciążenia.
- W przypadku niepokojących objawów kluczowa jest konsultacja z neurologiem lub ortopedą.
- Diagnostyka opiera się na wywiadzie, badaniu fizykalnym oraz obrazowych badaniach, takich jak rezonans magnetyczny (MRI).
- Leczenie często rozpoczyna się od metod zachowawczych, w tym fizjoterapii i farmakoterapii, a operacja jest ostatecznością.
Dlaczego Twoja szyja wysyła niepokojące sygnały neurologiczne?
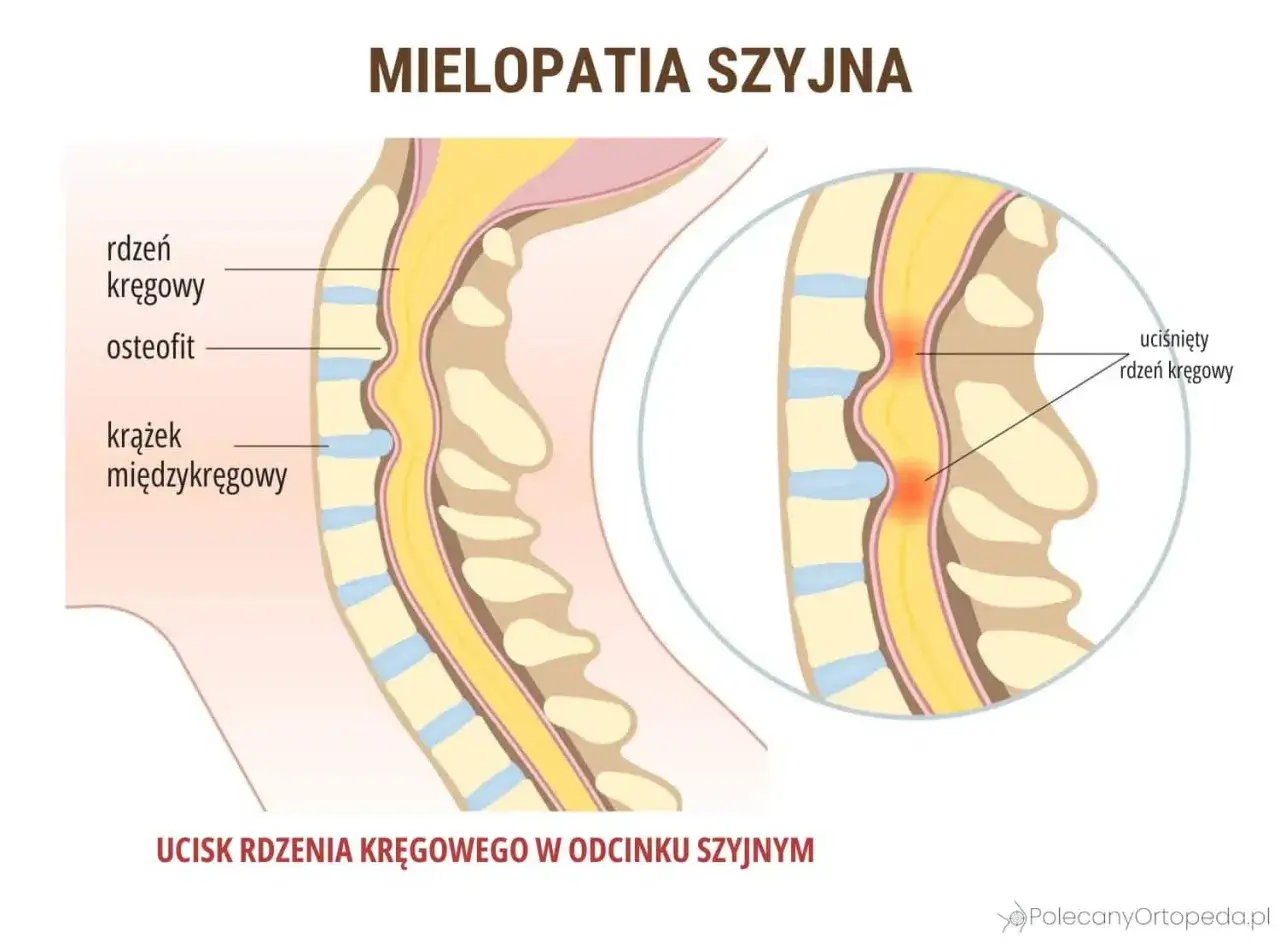
Kręgosłup szyjny to niezwykle skomplikowana i jednocześnie delikatna konstrukcja, składająca się z siedmiu kręgów, które podtrzymują naszą głowę ważącą średnio od 4,5 do 5,5 kilograma. Jego głównym zadaniem jest zapewnienie ruchomości głowy w wielu płaszczyznach, ale co najważniejsze ochrona rdzenia kręgowego, czyli centralnej autostrady nerwowej, przez którą przechodzą wszystkie sygnały z mózgu do reszty ciała i z powrotem. Ta podwójna rola sprawia, że jest on narażony na liczne obciążenia i uszkodzenia, które mogą mieć daleko idące konsekwencje.
Kiedy mówimy o "objawach neurologicznych" w kontekście kręgosłupa szyjnego, mamy na myśli wszelkie symptomy, które wynikają z ucisku, podrażnienia lub uszkodzenia struktur nerwowych czy to korzeni nerwowych wychodzących z rdzenia kręgowego, czy samego rdzenia. Mogą to być drętwienia, osłabienia, bóle promieniujące, a nawet zaburzenia równowagi. Ignorowanie tych sygnałów jest niezwykle ryzykowne, ponieważ mogą one wskazywać na postępujące procesy chorobowe, które nieleczone mogą prowadzić do trwałych uszkodzeń neurologicznych, a w skrajnych przypadkach nawet do niepełnosprawności. Zawsze powtarzam moim pacjentom, że ciało rzadko kiedy alarmuje bez powodu warto wsłuchać się w te sygnały.
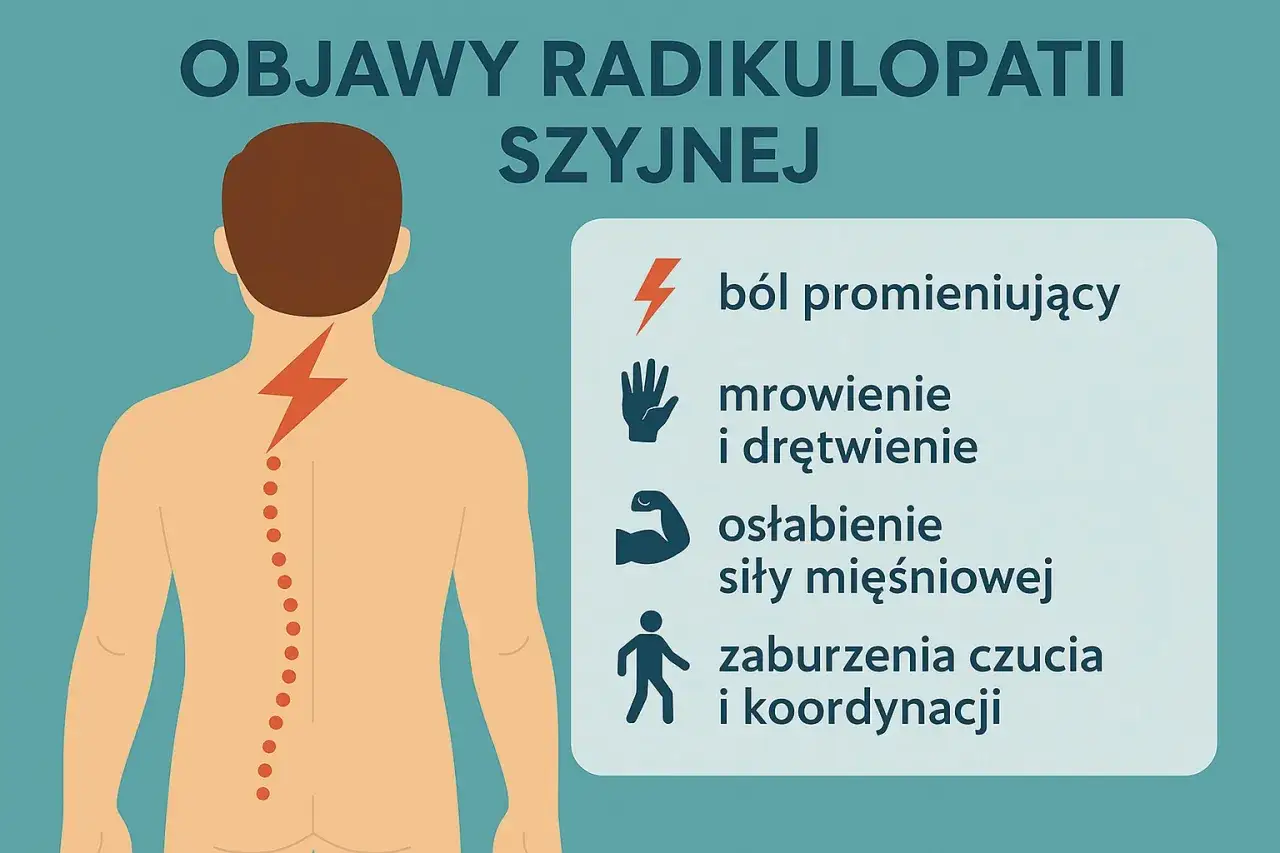
Sygnały alarmowe z kręgosłupa szyjnego: rozpoznaj objawy ucisku na nerwy
Ból promieniujący do ręki (rwa barkowa): kiedy zwykły ból karku staje się problemem neurologicznym?
Jednym z najczęstszych i najbardziej dokuczliwych objawów problemów z kręgosłupem szyjnym jest ból promieniujący, znany jako rwa barkowa lub radikulopatia szyjna. To nie jest zwykły ból karku, który mija po krótkim odpoczynku. Charakteryzuje się on rozprzestrzenianiem się od szyi, poprzez bark, ramię, przedramię, aż do dłoni i palców. Pacjenci często opisują go jako ostry, palący, przeszywający ból, który może być również przewlekły i męczący.
Ból ten często nasila się przy określonych ruchach głową, kaszlu, kichaniu, a nawet podczas snu, co znacząco obniża komfort życia. Jest to kluczowy sygnał, że doszło do ucisku na korzeń nerwowy, który wychodzi z rdzenia kręgowego w odcinku szyjnym i odpowiada za unerwienie konkretnego obszaru kończyny górnej. Lokalizacja i charakter promieniowania bólu często pomagają lekarzowi wstępnie określić, który korzeń nerwowy jest dotknięty problemem.
Drętwienie, mrowienie i "mrówki" w palcach: co oznaczają te zaburzenia czucia?
Poza bólem, bardzo często pojawiają się również zaburzenia czucia, określane medycznie jako parestezje. Pacjenci zgłaszają uczucie mrowienia, drętwienia, pieczenia, a nawet "przebiegania prądu" w kończynach górnych, dłoniach i palcach. Te nieprzyjemne odczucia mogą być stałe lub pojawiać się okresowo, nasilając się w określonych pozycjach.
Objawy te są wyraźnym sygnałem, że nerwy odpowiedzialne za czucie są podrażnione lub uciskane. Podobnie jak w przypadku bólu promieniującego, konkretna lokalizacja drętwienia czy mrowienia może wskazywać na to, który korzeń nerwowy jest objęty patologią. Nie lekceważ tych sygnałów, gdyż mogą one świadczyć o postępującym uszkodzeniu nerwu.
Osłabienie chwytu: dlaczego przedmioty wypadają Ci z rąk?
Kolejnym niepokojącym objawem neurologicznym jest osłabienie siły mięśniowej. Pacjenci zaczynają mieć problemy z wykonywaniem codziennych czynności, takich jak chwytanie i utrzymywanie przedmiotów często zdarza się, że szklanki czy długopisy po prostu wypadają im z rąk. Może pojawić się ogólne osłabienie mięśni ramion, przedramion i dłoni, co utrudnia podnoszenie cięższych rzeczy, otwieranie słoików czy nawet pisanie.
W zaawansowanych przypadkach, gdy ucisk na nerw jest długotrwały i znaczny, może dojść do zaników mięśniowych, czyli widocznego zmniejszenia objętości mięśni. To jest już bardzo poważny sygnał, wskazujący na znaczne uszkodzenie nerwów ruchowych. W takich sytuacjach szybka interwencja medyczna jest kluczowa, aby zapobiec trwałym deficytom.
Zawroty głowy i szumy uszne: czy ich przyczyną może być Twoja szyja?
Choć na pierwszy rzut oka mogą wydawać się niezwiązane z kręgosłupem, zawroty głowy i zaburzenia równowagi często mają swoje źródło w problemach z odcinkiem szyjnym. Pacjenci opisują uczucie wirowania otoczenia, niestabilności, chwiejności, a także problemy z koordynacją ruchową i chodem. Objawy te mogą nasilać się szczególnie przy gwałtownych ruchach szyi lub zmianach pozycji głowy.
Przyczyną może być ucisk na tętnice kręgowe, które przechodzą przez kręgosłup szyjny i dostarczają krew do mózgu, w tym do ośrodków równowagi. Inną przyczyną mogą być zaburzenia sygnałów z receptorów proprioceptywnych (czucia głębokiego) znajdujących się w mięśniach i stawach szyi, które informują mózg o położeniu głowy w przestrzeni. Rzadziej, ale również możliwe, są szumy uszne, które mogą towarzyszyć zawrotom głowy i świadczyć o problemach naczyniowych lub nerwowych w okolicy szyi.
Tępy ból w tyle głowy: jak odróżnić ból szyjnopochodny od zwykłej migreny?
Bóle głowy to powszechna dolegliwość, ale te o podłożu szyjnopochodnym mają swoją specyfikę. Charakteryzują się tępym, często jednostronnym bólem, który zlokalizowany jest w okolicy potylicy (tyłu głowy) i może promieniować w kierunku czoła, skroni, a nawet okolicy oka. Często towarzyszy mu sztywność karku i ograniczenie ruchomości szyi.Kluczowe jest odróżnienie go od innych rodzajów bólów głowy, takich jak migrena czy napięciowe bóle głowy. Ból szyjnopochodny często nasila się przy ruchach szyi lub utrzymywaniu głowy w jednej pozycji przez dłuższy czas. Prawidłowa diagnoza jest niezbędna, aby zastosować skuteczne leczenie, które w tym przypadku będzie koncentrować się na terapii kręgosłupa szyjnego.
Zaburzenia równowagi i problemy z chodem: najpoważniejsze sygnały ucisku na rdzeń kręgowy
Wspomniane już wcześniej zaburzenia równowagi i problemy z chodem mogą być szczególnie alarmujące, gdy wskazują na ucisk na sam rdzeń kręgowy, a nie tylko na pojedyncze korzenie nerwowe. Jest to stan znacznie poważniejszy, wymagający natychmiastowej uwagi medycznej. Pacjenci mogą doświadczać niepewnego chodu, uczucia "pływania" pod stopami, potykania się, a nawet upadków. Może pojawić się również spastyczność, czyli zwiększone napięcie mięśniowe w kończynach.
Ponadto, w przypadku znacznego ucisku na rdzeń kręgowy, mogą wystąpić inne, rzadsze, ale niezwykle poważne objawy, takie jak zaburzenia widzenia (niewyraźne widzenie, podwójne widzenie), nudności i wymioty, a nawet problemy z kontrolą pęcherza moczowego lub jelit. Te symptomy są czerwonym światłem, sygnalizującym stan zagrożenia i wymagają pilnej konsultacji lekarskiej, często neurochirurgicznej, ponieważ mogą prowadzić do trwałych i rozległych uszkodzeń neurologicznych.
Co dzieje się w Twoim kręgosłupie? Główne przyczyny problemów neurologicznych
Dyskopatia i przepuklina szyjna: cichy winowajca ucisku na nerw
Jedną z najczęstszych przyczyn objawów neurologicznych w odcinku szyjnym jest dyskopatia, prowadząca do przepukliny krążka międzykręgowego. Krążki międzykręgowe to elastyczne "poduszki" amortyzujące, znajdujące się między kręgami. Z wiekiem, a także w wyniku przeciążeń czy urazów, krążki te ulegają degeneracji tracą wodę, stają się mniej elastyczne, a ich zewnętrzna warstwa (pierścień włóknisty) może pęknąć.
Kiedy to nastąpi, galaretowate jądro miażdżyste może się przemieścić, tworząc przepuklinę, która uciska na pobliski korzeń nerwowy lub, co gorsza, na sam rdzeń kręgowy. To właśnie ten ucisk jest bezpośrednią przyczyną bólu promieniującego, drętwień, mrowień i osłabienia siły mięśniowej, o których rozmawialiśmy wcześniej.
Choroba zwyrodnieniowa i osteofity: jak proces starzenia wpływa na kręgosłup?
Z wiekiem nasz kręgosłup, podobnie jak inne stawy, ulega procesom zwyrodnieniowym, zwanym spondylozą. Krążki międzykręgowe stają się cieńsze, a stawy międzykręgowe zużywają się. W odpowiedzi na te zmiany, organizm próbuje stabilizować kręgosłup, tworząc kostne narośla, zwane osteofitami (potocznie "dzioby kostne").
Problem pojawia się, gdy te osteofity rosną w miejscach, gdzie przebiegają nerwy. Mogą one zwężać otwory międzykręgowe, przez które wychodzą korzenie nerwowe, lub nawet wnikać do kanału kręgowego, uciskając na rdzeń. Ten mechaniczny ucisk jest kolejną, bardzo częstą przyczyną objawów neurologicznych, często nasilającą się wraz z postępem choroby zwyrodnieniowej.
Stenoza kanału kręgowego: gdy dla rdzenia kręgowego zaczyna brakować miejsca
Stenoza kanału kręgowego to stan, w którym kanał, w którym znajduje się rdzeń kręgowy, ulega zwężeniu. Może być to spowodowane przez wiele czynników, często współistniejących: wspomniane wcześniej osteofity, pogrubienie więzadeł, wypukliny lub przepukliny krążków międzykręgowych, a także zmiany zwyrodnieniowe stawów międzykręgowych.
Kiedy kanał kręgowy staje się zbyt ciasny, rdzeń kręgowy jest uciskany, co prowadzi do poważnych objawów neurologicznych, takich jak zaburzenia równowagi, problemy z chodem, osłabienie kończyn dolnych, a nawet zaburzenia funkcji pęcherza i jelit. Jest to stan wymagający szybkiej diagnostyki i często interwencji chirurgicznej, aby zapobiec trwałym uszkodzeniom rdzenia.
Urazy i przeciążenia: jak Twój styl życia niszczy kręgosłup szyjny?
Niestety, nie tylko procesy degeneracyjne są winowajcami. Nagłe urazy, takie jak wypadek samochodowy z mechanizmem "smagnięcia biczem" (whiplash), mogą spowodować uszkodzenie struktur kręgosłupa szyjnego, prowadząc do niestabilności, uszkodzenia więzadeł czy krążków, a w konsekwencji do ucisku na nerwy.
Co więcej, nasz współczesny styl życia również nie sprzyja zdrowiu szyi. Siedzący tryb pracy, długie godziny spędzane przed komputerem w nieprawidłowej pozycji, brak aktywności fizycznej, nadwaga i chroniczny stres wszystko to prowadzi do przeciążeń mięśni szyi i karku, osłabienia ich, a w dłuższej perspektywie do przyspieszenia procesów degeneracyjnych. Powtarzające się mikrourazy i niewłaściwa postawa mogą destabilizować kręgosłup, torując drogę dla problemów neurologicznych.
Od objawu do diagnozy: jak wygląda ścieżka diagnostyczna?
Kiedy pojawiają się niepokojące objawy neurologiczne, kluczowe jest szybkie i precyzyjne postawienie diagnozy. Pamiętaj, że samodzielne diagnozowanie się na podstawie informacji z internetu jest ryzykowne i nie zastąpi profesjonalnej oceny medycznej.
Do jakiego specjalisty się udać: neurolog czy ortopeda?
W przypadku objawów neurologicznych związanych z kręgosłupem szyjnym, pierwszym krokiem powinna być konsultacja z lekarzem rodzinnym, który pokieruje Cię do odpowiedniego specjalisty. Najczęściej będą to neurolog lub ortopeda. Neurolog specjalizuje się w chorobach układu nerwowego, w tym ucisku na nerwy i rdzeń kręgowy, natomiast ortopeda zajmuje się schorzeniami układu ruchu, w tym kręgosłupa i jego struktur kostnych. Często obaj specjaliści współpracują, aby zapewnić kompleksową opiekę.
Czego spodziewać się w gabinecie? Kluczowe pytania i badanie fizykalne
Podstawą każdej diagnozy jest dokładny wywiad lekarski. Lekarz zapyta o charakter objawów, ich nasilenie, czas trwania, czynniki nasilające i łagodzące, a także o Twoją historię medyczną i styl życia. Następnie przeprowadzi badanie fizykalne, które obejmuje ocenę ruchomości kręgosłupa szyjnego, sprawdzenie siły mięśniowej w kończynach górnych i dolnych, ocenę odruchów neurologicznych oraz badanie czucia. Te proste testy często pozwalają wstępnie zlokalizować problem i określić, które nerwy mogą być uszkodzone.
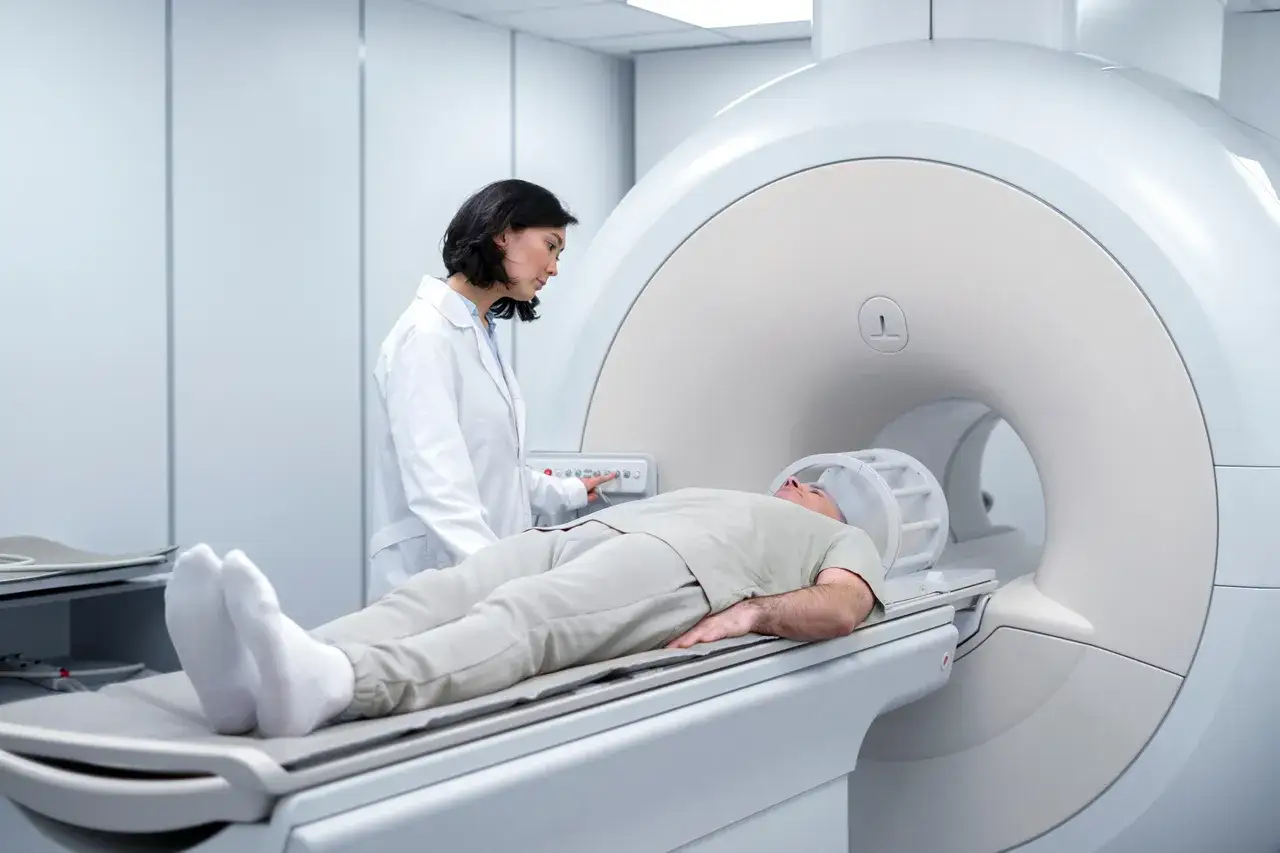
Rezonans magnetyczny (MRI) jako złoty standard: co pokaże badanie?
Jeśli badanie fizykalne i wywiad wskazują na problem neurologiczny, lekarz najprawdopodobniej zleci rezonans magnetyczny (MRI) kręgosłupa szyjnego. Jest to obecnie "złoty standard" w diagnostyce tego typu schorzeń, ponieważ MRI najlepiej obrazuje tkanki miękkie czyli krążki międzykręgowe, nerwy, rdzeń kręgowy oraz więzadła. Pozwala to na precyzyjne zlokalizowanie ucisku, ocenę jego stopnia i charakteru (np. przepuklina, osteofity, zwężenie kanału).
Dzięki MRI lekarz może zobaczyć, czy rdzeń kręgowy jest uciskany, czy występują zmiany zapalne, a także ocenić stan poszczególnych krążków i korzeni nerwowych. To badanie jest nieocenione w planowaniu dalszego leczenia.
Kiedy potrzebne są dodatkowe badania: TK, RTG i EMG?
W niektórych sytuacjach, oprócz MRI, lekarz może zlecić dodatkowe badania. Tomografia komputerowa (TK) i zdjęcia rentgenowskie (RTG) są szczególnie przydatne w ocenie struktur kostnych kręgosłupa pozwalają dokładnie zobaczyć osteofity, zmiany zwyrodnieniowe, stabilność kręgów czy ewentualne złamania. RTG dynamiczne (wykonywane w zgięciu i wyproście) może również pomóc w ocenie niestabilności.
Z kolei elektromiografia (EMG) to badanie, które ocenia funkcję nerwów i mięśni. Może pomóc w potwierdzeniu uszkodzenia nerwu, określeniu jego stopnia i odróżnieniu problemu korzeniowego od neuropatii obwodowej. Te dodatkowe badania uzupełniają obraz diagnostyczny i pozwalają na jeszcze precyzyjniejsze określenie przyczyny dolegliwości.
Nowoczesne metody leczenia: jak odzyskać komfort życia?
Dobra wiadomość jest taka, że w większości przypadków objawów neurologicznych związanych z kręgosłupem szyjnym, leczenie zachowawcze przynosi bardzo dobre rezultaty. Operacja jest ostatecznością, rozważaną tylko w ściśle określonych sytuacjach.
Leczenie zachowawcze: fundament terapii i pierwsza linia obrony
Leczenie zachowawcze to podstawa terapii i zazwyczaj pierwsza linia obrony w walce z dolegliwościami neurologicznymi kręgosłupa szyjnego. Jego celem jest zmniejszenie bólu, stanu zapalnego, odciążenie struktur nerwowych oraz przywrócenie prawidłowej funkcji kręgosłupa. Obejmuje ono trzy kluczowe elementy: farmakoterapię, fizjoterapię oraz edukację pacjenta w zakresie ergonomii i profilaktyki.
Ważne jest, aby podejść do leczenia kompleksowo i cierpliwie, ponieważ efekty często nie pojawiają się natychmiast. Moje doświadczenie pokazuje, że zaangażowanie pacjenta w proces leczenia, zwłaszcza w regularne ćwiczenia, jest kluczowe dla sukcesu.
Rola fizjoterapii i terapii manualnej w zmniejszaniu ucisku na nerwy
Fizjoterapia odgrywa fundamentalną rolę w leczeniu zachowawczym. Doświadczony fizjoterapeuta, po dokładnej ocenie, dobiera indywidualny plan terapii. Stosuje się różnorodne metody, takie jak terapia manualna (mobilizacje i manipulacje stawów kręgosłupa szyjnego), ćwiczenia wzmacniające i rozciągające mięśnie szyi i obręczy barkowej, a także neuromobilizacje, czyli specjalne techniki mające na celu poprawę ślizgu i ruchomości nerwów.
Celem fizjoterapii jest zmniejszenie napięcia mięśniowego, poprawa ruchomości kręgosłupa, odciążenie uciśniętych nerwów oraz wzmocnienie mięśni stabilizujących szyję. Często stosuje się również techniki fizykoterapii, takie jak laseroterapia, ultradźwięki czy elektroterapia, które wspomagają redukcję bólu i stanu zapalnego.
Farmakoterapia: kiedy leki przeciwbólowe i przeciwzapalne są potrzebne?
Farmakoterapia jest często stosowana na początkowym etapie leczenia, aby szybko złagodzić ostry ból i stan zapalny. Lekarz może przepisać różne rodzaje leków, w zależności od nasilenia objawów i indywidualnych potrzeb pacjenta. Najczęściej są to niesteroidowe leki przeciwzapalne (NLPZ), które redukują ból i stan zapalny.
W przypadku silnego bólu mogą być stosowane silniejsze leki przeciwbólowe. Często włącza się również leki rozluźniające mięśnie, aby zmniejszyć napięcie i skurcze mięśniowe towarzyszące problemom z kręgosłupem szyjnym. W niektórych przypadkach, zwłaszcza gdy ból jest bardzo silny i nie reaguje na standardowe leki, lekarz może rozważyć krótkotrwałe podanie sterydów doustnie lub w formie zastrzyków okołonerwowych.
Przeczytaj również: Wysoki cholesterol: Czy masz te objawy? Sprawdź, zanim będzie za późno.
Kiedy operacja jest koniecznością? Wskazania do leczenia chirurgicznego
Leczenie operacyjne kręgosłupa szyjnego jest zawsze ostatecznością i rozważa się je tylko wtedy, gdy leczenie zachowawcze nie przynosi oczekiwanych rezultatów przez okres kilku tygodni (zazwyczaj 6-12 tygodni), a objawy neurologiczne są znaczące i postępujące. Główne wskazania do operacji to:
- Znaczne osłabienie siły mięśniowej, które postępuje lub jest na tyle duże, że utrudnia codzienne funkcjonowanie.
- Utrwalone zaburzenia czucia, które nie ustępują pomimo leczenia.
- Silny, uporczywy ból, który nie reaguje na żadne dostępne metody leczenia zachowawczego.
- Objawy mielopatii szyjnej, czyli ucisku na rdzeń kręgowy, takie jak postępujące zaburzenia równowagi, chodu, spastyczność, czy problemy z kontrolą pęcherza moczowego.
Potwierdzenie istotnego ucisku na rdzeń kręgowy lub korzenie nerwowe w badaniu MRI jest kluczowe w podjęciu decyzji o interwencji chirurgicznej. Celem operacji jest odbarczenie struktur nerwowych, usunięcie przyczyny ucisku i stabilizacja kręgosłupa, co ma zapobiec dalszym uszkodzeniom i poprawić jakość życia pacjenta.