Choroba Parkinsona, choć kojarzona głównie z zaawansowanym wiekiem, jest schorzeniem neurodegeneracyjnym, które może znacząco wpłynąć na jakość życia seniorów. Zrozumienie jej objawów jest absolutnie kluczowe zarówno dla samych osób starszych, jak i ich opiekunów, ponieważ wczesne rozpoznanie pozwala na skuteczniejsze zarządzanie chorobą. Ten artykuł ma na celu dostarczenie rzetelnych i empatycznych informacji, które pomogą odróżnić symptomy Parkinsona od naturalnych procesów starzenia się organizmu.
Wczesne rozpoznanie objawów Parkinsona u seniorów jest kluczowe dla skutecznego leczenia.
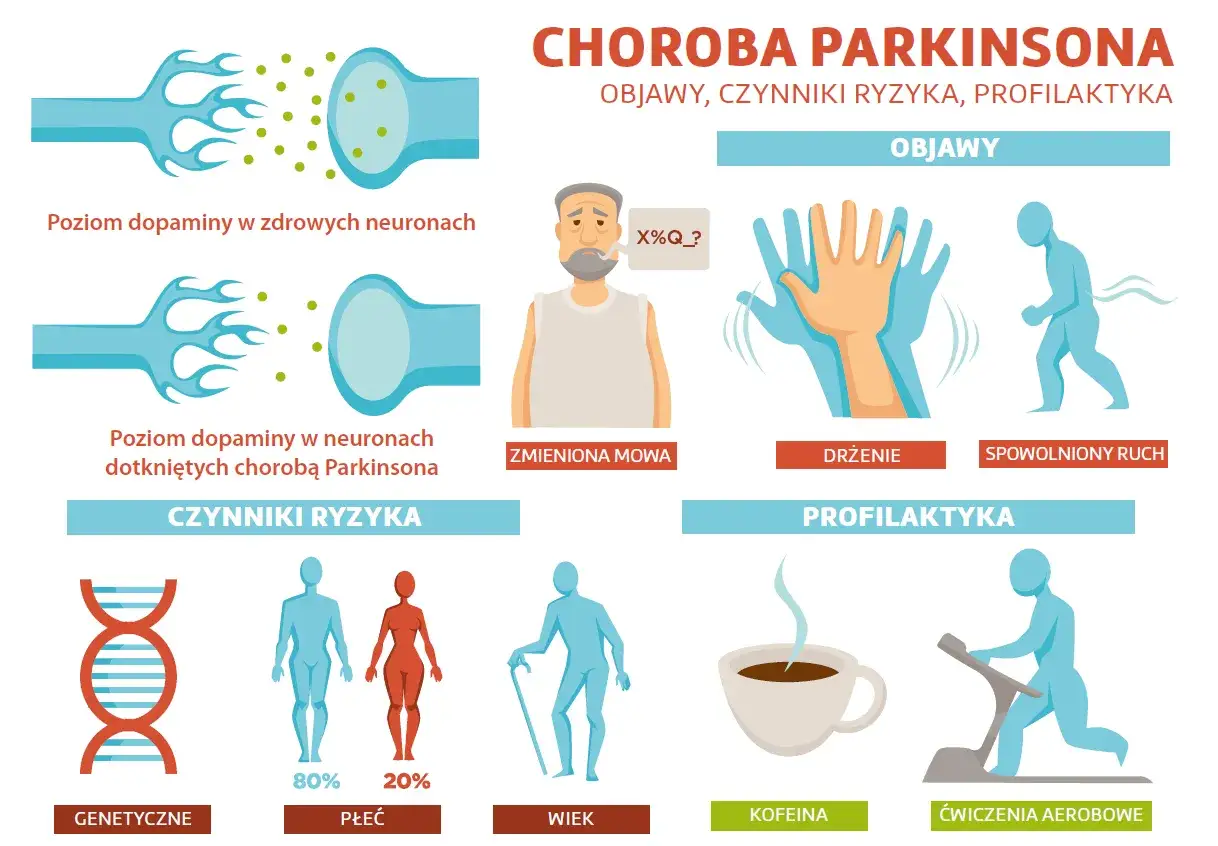
- Choroba Parkinsona to drugie najczęstsze schorzenie neurozwyrodnieniowe, dotykające głównie osoby po 50-60. roku życia.
- W Polsce cierpi na nią około 100 000 - 120 000 osób, a ryzyko zachorowania wzrasta z wiekiem.
- Charakteryzuje się postępującym zanikiem neuronów produkujących dopaminę, co prowadzi do zaburzeń ruchowych.
- Objawy pozaruchowe (np. utrata węchu, zaburzenia snu, depresja) często wyprzedzają objawy ruchowe o wiele lat.
- Główne objawy ruchowe to drżenie spoczynkowe, spowolnienie ruchowe (bradykinezja) oraz sztywność mięśni.
- Wczesna diagnoza i interwencja mogą znacząco poprawić jakość życia i opóźnić progresję choroby.

Czy to Parkinson, czy naturalne starzenie? Pierwsze sygnały, których nie można ignorować
Wielu z nas, obserwując bliskich w podeszłym wieku, zastanawia się, czy pewne zmiany w ich zachowaniu lub sprawności to naturalny proces starzenia, czy może sygnał poważniejszej choroby. Odróżnienie wczesnych objawów Parkinsona od typowych dolegliwości wieku starczego bywa niezwykle trudne, co często opóźnia postawienie prawidłowej diagnozy. Właśnie dlatego tak ważne jest, aby wiedzieć, na co zwracać uwagę.
Dlaczego obawy o Parkinsona u seniorów są tak powszechne?
Choroba Parkinsona budzi wiele obaw, zwłaszcza w kontekście starzejącego się społeczeństwa. Nie bez powodu jest to bowiem drugie najczęściej występujące schorzenie neurozwyrodnieniowe, zaraz po chorobie Alzheimera. Dotyka głównie osoby po 50-60. roku życia, a co istotne, ryzyko zachorowania wzrasta wraz z wiekiem. W Polsce na chorobę Parkinsona cierpi około 100 000 - 120 000 osób, a każdego roku diagnozuje się około 8 000 nowych przypadków. Ta statystyka jasno pokazuje, dlaczego tak często mylimy objawy Parkinsona z naturalnym procesem starzenia po prostu wiele osób w podeszłym wieku doświadcza podobnych dolegliwości, co prowadzi do trudności w rozróżnieniu przyczyn.
Subtelne zmiany, które wyprzedzają chorobę o lata: objawy prodromalne
Zanim pojawią się klasyczne objawy ruchowe, choroba Parkinsona często daje o sobie znać w sposób bardzo subtelny, poprzez tak zwane objawy prodromalne, czyli wczesne objawy pozaruchowe. Mogą one wyprzedzać pełnoobjawową chorobę nawet o wiele lat. Do najczęściej obserwowanych należą: utrata węchu (hiposmia), która sprawia, że ulubione potrawy tracą smak, a zapachy stają się niewyczuwalne; zaburzenia snu, w tym bardzo charakterystyczne zaburzenia zachowania w fazie snu REM, objawiające się krzykami, gwałtownymi ruchami, a nawet spadaniem z łóżka podczas snu; przewlekłe zaparcia, które nie ustępują pomimo zmiany diety; a także depresja i lęk, często mylone z typowymi dla wieku podeszłego spadkami nastroju. Zwrócenie uwagi na te wczesne sygnały ostrzegawcze jest niezwykle ważne, gdyż mogą one skłonić do wcześniejszej konsultacji z lekarzem.

Główne filary diagnozy: Ruchowe objawy choroby Parkinsona, które widać gołym okiem
Kiedy choroba Parkinsona postępuje, pojawiają się objawy ruchowe, które są znacznie łatwiejsze do zaobserwowania i stanowią klucz do postawienia diagnozy. Często określa się je mianem "triady objawów Parkinsona", choć nie zawsze wszystkie występują jednocześnie i z takim samym nasileniem. To właśnie one najczęściej skłaniają pacjentów i ich rodziny do szukania pomocy medycznej.
Drżenie spoczynkowe: Czy każda drżąca ręka to objaw Parkinsona?
Drżenie spoczynkowe jest jednym z najbardziej rozpoznawalnych objawów choroby Parkinsona. Charakterystyczne jest to, że pojawia się ono, gdy kończyna jest w spoczynku, a ustępuje lub zmniejsza się podczas wykonywania ruchu. Często zaczyna się jednostronnie, na przykład od palca lub dłoni, a z czasem może objąć inne części ciała, takie jak noga czy broda. Warto jednak pamiętać, że nie u wszystkich pacjentów z Parkinsonem występuje drżenie, a co więcej, nie każde drżenie jest objawem tej choroby. Istnieje wiele innych przyczyn drżenia, takich jak drżenie samoistne, dlatego każda niepokojąca obserwacja wymaga konsultacji z lekarzem, aby postawić prawidłową diagnozę.
Spowolnienie ruchowe (bradykinezja): Kiedy codzienne czynności stają się wyzwaniem
Bradykinezja, czyli spowolnienie ruchowe, jest uważana za kluczowy objaw choroby Parkinsona i ma ogromny wpływ na codzienne życie pacjenta. Osoby dotknięte chorobą mają trudności z rozpoczęciem i kontynuowaniem ruchów, co sprawia, że proste czynności, takie jak ubieranie się, jedzenie czy wstawanie z krzesła, stają się czasochłonnym i wyczerpującym wyzwaniem. Chód staje się charakterystyczny: szurający, z drobnymi krokami, a sylwetka pacjenta często jest pochylona do przodu. To właśnie spowolnienie ruchów i trudności w ich płynnym wykonywaniu są jednymi z najbardziej uciążliwych aspektów choroby.
Sztywność mięśni: Ból i ograniczenia, które mylimy z reumatyzmem
Sztywność mięśniowa, czyli zwiększone napięcie mięśni, to kolejny z głównych objawów ruchowych Parkinsona. Może ona dotyczyć różnych części ciała, ale najczęściej obserwuje się ją w obrębie szyi, kończyn i tułowia. Pacjenci często opisują ją jako uczucie "zastygnięcia" lub "ciężkości". Ta sztywność prowadzi do bólu, dyskomfortu i znacznego ograniczenia zakresu ruchów, co bywa mylone z dolegliwościami reumatycznymi czy artretyzmem. W efekcie, wiele osób szuka pomocy u reumatologa, zanim trafi do neurologa, co opóźnia postawienie właściwej diagnozy.
Problemy z równowagą i postawą: Pochylona sylwetka i ryzyko upadków w późniejszym etapie
Zaburzenia postawy i równowagi to objawy, które zazwyczaj pojawiają się w późniejszych stadiach choroby Parkinsona. Pacjenci często przyjmują charakterystyczną, pochyloną do przodu sylwetkę, co w połączeniu z chwiejnym chodem znacząco zwiększa ryzyko upadków. Dla seniorów, upadki mogą mieć bardzo poważne konsekwencje, prowadząc do złamań i dalszej utraty samodzielności. Dlatego tak ważne jest wczesne rozpoznanie i wdrożenie terapii, która może pomóc w utrzymaniu stabilności i zmniejszeniu ryzyka niebezpiecznych zdarzeń.
Ukryty wymiar choroby: Pozaruchowe objawy Parkinsona, o których mówi się za mało
Chociaż objawy ruchowe są najbardziej widoczne i często stanowią podstawę diagnozy, to pozaruchowe aspekty choroby Parkinsona są równie, a czasem nawet bardziej, uciążliwe dla pacjentów. Mogą pojawić się wiele lat przed problemami z ruchem i znacząco wpływają na jakość życia, często pozostając niedocenionymi i niedodiagnozowanymi.
Gdy zmienia się nastrój: Depresja i stany lękowe jako częsty towarzysz choroby
Depresja i zaburzenia lękowe są niezwykle częstymi towarzyszami choroby Parkinsona, dotykającymi 30-50% pacjentów. Co więcej, mogą one wyprzedzać diagnozę o wiele lat, co sprawia, że są często mylone z reakcją na stres czy naturalnym spadkiem nastroju w starszym wieku. Oprócz typowych objawów depresji, takich jak smutek czy utrata zainteresowań, u pacjentów z Parkinsonem często obserwuje się również ataki paniki, apatię, drażliwość oraz poczucie beznadziei. Wsparcie psychologiczne i odpowiednie leczenie farmakologiczne są w tych przypadkach absolutnie kluczowe dla poprawy jakości życia.
Mgła umysłowa: Jak Parkinson wpływa na pamięć, koncentrację i myślenie
Choroba Parkinsona nie atakuje wyłącznie układu ruchowego; często wpływa również na funkcje poznawcze. Pacjenci mogą doświadczać problemów z koncentracją, pamięcią, planowaniem oraz ogólnym spowolnieniem myślenia. To, co nazywamy "mgłą umysłową", może utrudniać codzienne funkcjonowanie i podejmowanie decyzji. Warto zaznaczyć, że demencja (otępienie) rozwija się u 20-40% chorych, a ryzyko jej wystąpienia rośnie wraz z czasem trwania choroby. Dlatego tak ważne jest monitorowanie funkcji poznawczych i wczesne reagowanie na wszelkie zmiany.
Niespokojne noce: Problemy ze snem, które mogą być wczesnym sygnałem ostrzegawczym
Problemy ze snem są bardzo częstym objawem choroby Parkinsona i mogą pojawić się na długo przed innymi symptomami. Pacjenci często skarżą się na bezsenność, trudności z zasypianiem, częste przebudzenia w nocy oraz koszmary senne. Szczególnie charakterystyczne jest zaburzenie zachowania w fazie snu REM, podczas którego osoba śpiąca może krzyczeć, gwałtownie się poruszać, a nawet uderzać i kopać, jakby odgrywała swoje sny. To specyficzne zaburzenie jest uważane za jeden z najwcześniejszych predyktorów choroby Parkinsona.
Ciche symptomy, wielkie znaczenie: Utrata węchu, zaparcia i zmiany na skórze
Poza wspomnianymi już objawami, istnieje szereg innych "cichych" symptomów pozaruchowych, które często są ignorowane lub mylone z innymi dolegliwościami, a mają ogromne znaczenie diagnostyczne:
- Utrata węchu (hiposmia): Jak już wspomniałem, to jeden z najwcześniejszych objawów, mogący pojawić się nawet 10-15 lat przed problemami ruchowymi. Często jest bagatelizowany, a przecież wpływa na jakość życia i bezpieczeństwo (np. brak wyczuwania dymu).
- Problemy z autonomicznym układem nerwowym: Obejmują one przewlekłe zaparcia, problemy z oddawaniem moczu (np. częstomocz), nadmierne pocenie się, łojotok na twarzy (skóra staje się tłusta i świecąca) oraz hipotensję ortostatyczną, czyli nagłe spadki ciśnienia krwi przy wstawaniu, prowadzące do zawrotów głowy, a nawet omdleń.
Twarz, pismo i głos: Jak choroba zmienia komunikację i codzienne funkcjonowanie?
Choroba Parkinsona, poprzez swoje oddziaływanie na układ nerwowy, wpływa również na te aspekty życia, które są kluczowe dla komunikacji i codziennych interakcji. Zmiany w mimice, piśmie czy mowie często są bardzo widoczne i mogą znacząco utrudniać funkcjonowanie seniora w społeczeństwie.
Maskowata twarz: Kiedy emocje znikają z twarzy seniora
Jednym z bardzo charakterystycznych objawów Parkinsona jest zubożona mimika, nazywana często "maskowatą twarzą". Mięśnie twarzy stają się mniej ruchliwe, co sprawia, że senior wydaje się mniej emocjonalny, apatyczny, a nawet obojętny, niezależnie od tego, co naprawdę czuje. To z kolei może prowadzić do nieporozumień w komunikacji niewerbalnej i sprawiać, że otoczenie błędnie interpretuje jego nastrój czy intencje. Brak naturalnych reakcji mimicznych wpływa na odbiór osoby przez innych i może prowadzić do poczucia izolacji.
Mikrografia: Dlaczego charakter pisma staje się coraz mniejszy?
Mikrografia to kolejne zjawisko, które często towarzyszy chorobie Parkinsona. Polega ono na stopniowym zmniejszaniu się liter w piśmie, aż staje się ono niemal nieczytelne. Pacjenci często zaczynają pisać normalnie, ale w miarę pisania litery stają się coraz mniejsze i bardziej ścieśnione. Ten objaw jest konsekwencją spowolnienia ruchowego i trudności w kontrolowaniu precyzyjnych ruchów manualnych. Mikrografia znacząco wpływa na zdolność do pisania, podpisywania dokumentów i wykonywania innych czynności wymagających precyzji, co jest frustrujące i ogranicza samodzielność.
Zmiana głosu: Cicha i monotonna mowa jako objaw neurologiczny
Choroba Parkinsona wpływa również na aparat mowy, prowadząc do charakterystycznych zmian w głosie i artykulacji. Mowa staje się cichsza, monotonna, pozbawiona intonacji i często niewyraźna, co nazywamy dysartrią. Pacjenci mogą mieć trudności z połykaniem (dysfagia), co zwiększa ryzyko zakrztuszenia się, a także doświadczać zwiększonego ślinienia się (ślinotok), co dodatkowo utrudnia komunikację i wpływa na komfort życia. Te objawy znacząco wpływają na komunikację werbalną, sprawiając, że seniorowi trudniej jest wyrazić swoje potrzeby i myśli.
Postęp choroby u osoby starszej: Czego spodziewać się na poszczególnych etapach?
Choroba Parkinsona ma charakter postępujący, co oznacza, że jej objawy nasilają się z czasem. Zrozumienie, jak choroba rozwija się na poszczególnych etapach, jest ważne dla planowania opieki i dostosowywania terapii. Wyróżnia się pięć głównych etapów, od łagodnych do bardzo zaawansowanych.
Etap wczesny: Jednostronne objawy i zachowana samodzielność
Wczesny etap choroby Parkinsona, określany jako Etap 1, charakteryzuje się łagodnymi objawami ruchowymi, które zazwyczaj występują jednostronnie. Może to być drżenie jednej ręki, niewielkie spowolnienie ruchów po jednej stronie ciała lub subtelna sztywność. Na tym etapie pacjent zazwyczaj zachowuje pełną samodzielność w wykonywaniu codziennych czynności i często nie odczuwa znaczącego wpływu choroby na jakość życia. Diagnoza na tym etapie jest szczególnie cenna, ponieważ pozwala na wczesne wdrożenie leczenia.
Etap umiarkowany: Problemy z równowagą i coraz większe wyzwania
Etap umiarkowany choroby Parkinsona obejmuje Etap 2 i 3. Na Etapie 2 objawy stają się obustronne, ale pacjent nadal nie ma znaczących problemów z równowagą. Z kolei na Etapie 3 pojawiają się już problemy z równowagą i postawą, co prowadzi do większych wyzwań w codziennym funkcjonowaniu. Chociaż pacjent nadal jest w stanie samodzielnie się poruszać, może mieć trudności z wstawaniem z krzesła, obracaniem się czy utrzymaniem stabilności. Wzrasta ryzyko upadków, co wymaga większej uwagi i wsparcia ze strony opiekunów.
Przeczytaj również: Zapalenie pęcherza u dziewczynek: Co robić, by pomóc dziecku?
Etap zaawansowany: Kiedy senior potrzebuje stałego wsparcia?
Zaawansowane stadia choroby Parkinsona (Etap 4 i 5) charakteryzują się znaczną niesprawnością i utratą samodzielności. Na Etapie 4 pacjent wymaga pomocy w wykonywaniu wielu codziennych czynności, a chodzenie jest możliwe jedynie z chodzikiem lub przy wsparciu drugiej osoby. Etap 5 to najbardziej zaawansowane stadium, w którym senior jest całkowicie zależny od innych, często wymaga stałego wsparcia i opieki, a większość czasu spędza na wózku inwalidzkim lub w łóżku. Na tych etapach opieka staje się bardzo wymagająca, a jakość życia pacjenta zależy w dużej mierze od dostępnego wsparcia.
Diagnoza to nie wyrok: Dlaczego wczesne rozpoznanie objawów i konsultacja z lekarzem są kluczowe?
Z pewnością, wiadomość o diagnozie choroby Parkinsona może być druzgocąca, zarówno dla pacjenta, jak i dla jego bliskich. Jednak chciałbym podkreślić, że diagnoza to nie wyrok, a początek drogi, na której wczesne rozpoznanie objawów i szybka konsultacja z lekarzem neurologiem są absolutnie kluczowe. Często w momencie postawienia diagnozy okazuje się, że zniszczone jest już 50-60% neuronów produkujących dopaminę, co pokazuje, jak długo choroba może rozwijać się w ukryciu. Istnieje coś, co nazywamy "miesiącem miodowym" okresem, zazwyczaj trwającym 3-5 lat, w którym leki działają wyjątkowo skutecznie, znacząco poprawiając jakość życia pacjenta i kontrolując objawy. Wczesna interwencja pozwala na maksymalne wykorzystanie tego czasu, a także na lepsze zarządzanie objawami w dłuższej perspektywie, poprawę jakości życia i, co niezwykle ważne, opóźnienie progresji choroby. Dlatego, jeśli zauważasz u siebie lub u bliskiej osoby niepokojące objawy, które opisałem w tym artykule, nie zwlekaj. Niezwłoczna wizyta u specjalisty to najlepsza decyzja, jaką możesz podjąć dla zdrowia i przyszłości.