Witaj w artykule poświęconym Zespołowi Policystycznych Jajników (PCOS). Jeśli dopiero zaczynasz swoją podróż w zrozumieniu tej dolegliwości, ten tekst dostarczy Ci kompleksowej i przystępnej wiedzy, pomagając rozwiać wątpliwości i zrozumieć, czym jest PCOS, jakie są jego objawy, przyczyny, jak się go diagnozuje oraz jakie są dostępne metody leczenia.
PCOS to najczęstsze zaburzenie hormonalne u kobiet, objawiające się nieregularnymi miesiączkami i nadmiarem męskich hormonów.
- PCOS dotyka od 5 do 10% kobiet w wieku rozrodczym w Polsce, często diagnozowane między 20. a 30. rokiem życia.
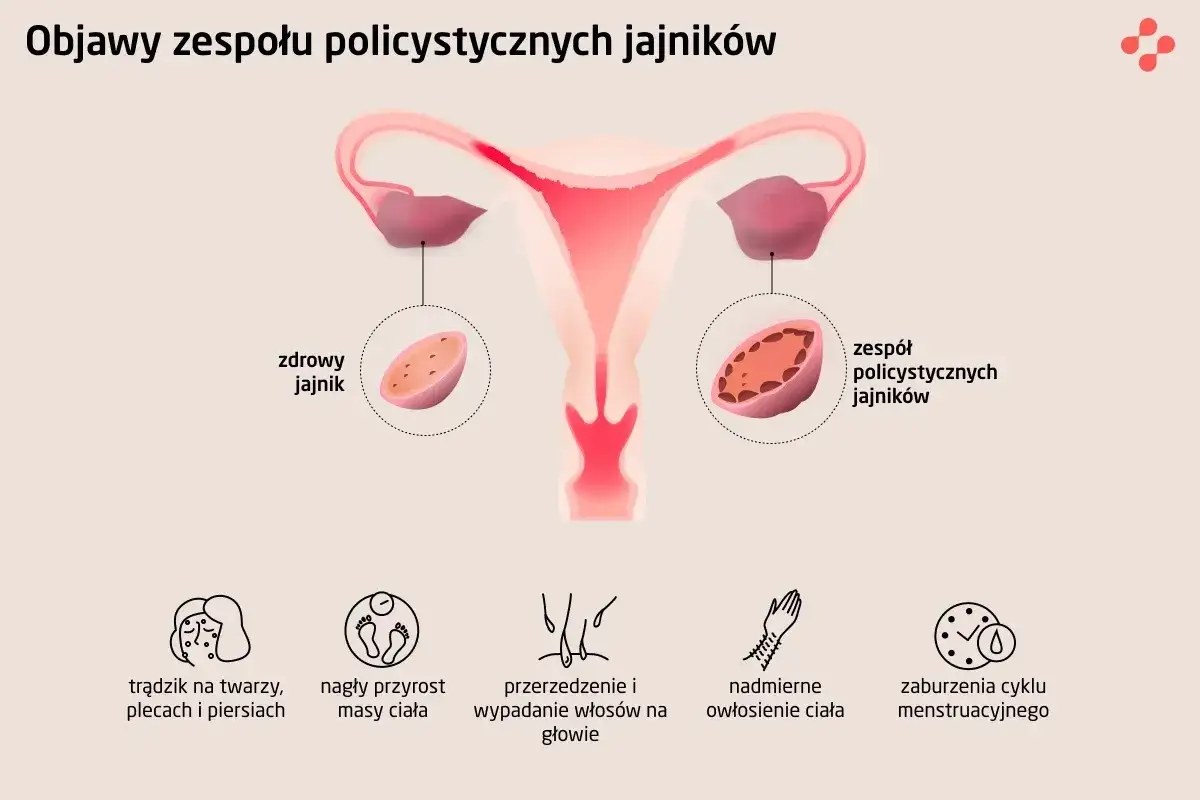
- Główne objawy to nieregularne miesiączki, trądzik, nadmierne owłosienie (hirsutyzm) i łysienie androgenowe.
- Kluczową rolę w rozwoju PCOS odgrywają czynniki genetyczne, insulinooporność oraz zaburzenia hormonalne.
- Diagnoza PCOS opiera się na Kryteriach Rotterdamskich, wymagających spełnienia co najmniej dwóch z trzech objawów.
- Leczenie jest objawowe i obejmuje modyfikację stylu życia (dieta, aktywność fizyczna) oraz farmakoterapię.
- Nieleczone PCOS zwiększa ryzyko cukrzycy typu 2, chorób sercowo-naczyniowych i raka endometrium.

Czym tak naprawdę jest zespół policystycznych jajników (PCOS)? Wprowadzenie do najczęstszego zaburzenia hormonalnego u kobiet
Zespół Policystycznych Jajników, w skrócie PCOS (ang. Polycystic Ovary Syndrome), to najczęściej występujące zaburzenie hormonalne u kobiet w wieku rozrodczym. Nie jest to pojedyncza choroba, lecz złożony zespół objawów, który dotyka wiele układów w organizmie, przede wszystkim hormonalny i metaboliczny. Właśnie dlatego wymaga on holistycznego podejścia i zrozumienia, że każdy przypadek jest nieco inny. Moim zdaniem, kluczem do skutecznego radzenia sobie z PCOS jest właśnie ta świadomość jego złożoności.
PCOS w liczbach: Jak powszechny jest to problem w Polsce?
PCOS to problem, który dotyka naprawdę wiele kobiet. Szacuje się, że w Polsce występuje on u od 5 do 10% kobiet w wieku rozrodczym. Często diagnoza stawiana jest między 20. a 30. rokiem życia, nierzadko w momencie, gdy kobieta zaczyna starać się o dziecko i napotyka na trudności z zajściem w ciążę. To właśnie problemy z płodnością często stają się pierwszym sygnałem, że coś jest nie tak, choć objawy mogą pojawić się znacznie wcześniej.
Policystyczne jajniki to nie to samo co zespół PCOS wyjaśniamy kluczową różnicę
Wiele kobiet, słysząc o PCOS, myśli, że wystarczy mieć "policystyczne jajniki" widoczne w USG, aby postawić diagnozę. To jest jednak częste nieporozumienie. Obraz policystycznych jajników, czyli obecność licznych małych pęcherzyków na jajnikach, jest tylko jednym z kryteriów diagnostycznych Zespołu Policystycznych Jajników. Oznacza to, że możesz mieć policystyczne jajniki, a nie mieć PCOS. Do postawienia pełnej diagnozy zespołu konieczne jest spełnienie dodatkowych warunków, o których opowiem szczegółowo w dalszej części artykułu.
Czy te objawy brzmią znajomo? Rozpoznaj 7 kluczowych sygnałów alarmowych PCOS
Objawy PCOS są niezwykle różnorodne i mogą manifestować się w różnym stopniu u każdej kobiety. To, co dla jednej jest uciążliwe, dla innej może być ledwo zauważalne. Dlatego tak ważne jest, abyś uważnie obserwowała swoje ciało i nie lekceważyła żadnych sygnałów. Wczesne rozpoznanie i interwencja mogą znacząco poprawić komfort życia i zapobiec długofalowym powikłaniom.
Nieregularne miesiączki lub ich brak: Kiedy cykl powinien zaniepokoić?
Jednym z najbardziej charakterystycznych i najczęściej występujących objawów PCOS są nieregularne miesiączki, rzadkie krwawienia (tzw. oligoowulacja) lub ich całkowity brak (anowulacja). Prawidłowy cykl menstruacyjny jest odzwierciedleniem zdrowia reprodukcyjnego i ogólnego. Jeśli Twoje cykle są dłuższe niż 35 dni, występują rzadziej niż 8 razy w roku lub masz problem z ich przewidywalnością, to jest to sygnał, który powinien skłonić Cię do wizyty u lekarza.
Problemy skórne i nadmierne owłosienie (hirsutyzm): Widoczne skutki nadmiaru androgenów
Wiele kobiet z PCOS zmaga się z objawami hiperandrogenizmu, czyli nadmiaru męskich hormonów. To właśnie one odpowiadają za takie problemy jak uporczywy trądzik (często występujący w wieku dorosłym, oporny na standardowe leczenie), nadmierne owłosienie typu męskiego (hirsutyzm). Włoski mogą pojawiać się na twarzy (np. wąsik, broda), klatce piersiowej, plecach, wewnętrznych stronach ud. Innym widocznym skutkiem nadmiaru androgenów jest łysienie androgenowe, charakteryzujące się przerzedzeniem włosów na szczycie głowy, podobnie jak u mężczyzn.
Trudności z wagą, otyłość brzuszna i nagłe tycie: Jak hormony wpływają na metabolizm?
PCOS często idzie w parze z problemami z utrzymaniem prawidłowej masy ciała. Wiele kobiet z tym zespołem ma skłonność do otyłości, zwłaszcza typu brzusznego (tzw. "jabłko"), oraz doświadcza nagłego, niewyjaśnionego tycia. Wynika to z faktu, że zaburzenia hormonalne, a przede wszystkim insulinooporność, znacząco wpływają na metabolizm glukozy i tłuszczów, sprzyjając magazynowaniu tkanki tłuszczowej, szczególnie w okolicy pasa.
Trądzik w wieku dorosłym: Dlaczego nie znika po okresie dojrzewania?
Trądzik to zmora wielu nastolatek, ale u kobiet z PCOS często utrzymuje się on długo po okresie dojrzewania, a nawet nasila w wieku dorosłym. Dlaczego tak się dzieje? Ponownie, winowajcą jest nadmiar androgenów. Męskie hormony stymulują gruczoły łojowe do nadmiernej produkcji sebum, co prowadzi do zatykania porów i powstawania stanów zapalnych. To sprawia, że trądzik jest nie tylko problemem estetycznym, ale i sygnałem wewnętrznych zaburzeń hormonalnych.

Skąd się bierze PCOS? Główne przyczyny i czynniki ryzyka
Etiologia PCOS jest złożona i, muszę przyznać, wciąż nie do końca poznana. Nie ma jednej prostej przyczyny, która wyjaśniałaby rozwój tego zespołu. Zamiast tego, PCOS jest wynikiem skomplikowanej interakcji wielu czynników genetycznych, hormonalnych i środowiskowych. Zrozumienie tych mechanizmów jest kluczowe dla skutecznego zarządzania chorobą.
Kluczowa rola insulinooporności: Dlaczego poziom cukru i insuliny jest tak ważny?
Jednym z najważniejszych mechanizmów w rozwoju PCOS jest insulinooporność. To stan, w którym komórki organizmu stają się mniej wrażliwe na działanie insuliny hormonu odpowiedzialnego za transport glukozy z krwi do komórek. W odpowiedzi na to trzustka produkuje więcej insuliny, co prowadzi do jej nadmiaru we krwi (hiperinsulinemii). Ten nadmiar insuliny stymuluje jajniki do produkcji androgenów, czyli męskich hormonów, tworząc błędne koło, które nasila objawy PCOS. Dlatego właśnie badanie krzywej cukrowej i insulinowej (OGTT) jest tak ważne w diagnostyce i monitorowaniu PCOS.
Genetyka i dziedziczność: Czy PCOS można "odziedziczyć" po mamie lub siostrze?
Tak, czynniki genetyczne odgrywają istotną rolę w predyspozycji do PCOS. Jeśli w Twojej rodzinie u matki, sióstr czy babci występowały problemy z nieregularnymi miesiączkami, nadmiernym owłosieniem czy trudnościami z zajściem w ciążę, to ryzyko wystąpienia PCOS u Ciebie jest zwiększone. Nie jest to jednak proste dziedziczenie mendlowskie, co oznacza, że nie ma jednego "genu PCOS". Prawdopodobnie jest to wynik interakcji wielu genów, które w połączeniu z czynnikami środowiskowymi mogą prowadzić do rozwoju zespołu.Zaburzenia hormonalne: Co oznacza nieprawidłowy stosunek LH do FSH?
Poza insulinoopornością, w PCOS obserwuje się również inne zaburzenia hormonalne. Jednym z nich jest nieprawidłowy stosunek hormonu luteinizującego (LH) do hormonu folikulotropowego (FSH). LH i FSH to hormony przysadki mózgowej, które regulują pracę jajników. W PCOS często obserwuje się podwyższony poziom LH w stosunku do FSH, co zaburza proces dojrzewania pęcherzyków jajnikowych i owulacji, prowadząc do tworzenia się licznych małych pęcherzyków zamiast jednego dominującego. To z kolei sprzyja nadmiernej produkcji androgenów przez jajniki.
Jak lekarz stawia diagnozę? Krok po kroku przez badania na PCOS
Zrozumienie, jak lekarz stawia diagnozę PCOS, może pomóc Ci poczuć się pewniej i mniej zestresowaną podczas wizyty. Diagnoza PCOS to proces, który wymaga zebrania dokładnego wywiadu, badania fizykalnego oraz wykonania szeregu badań laboratoryjnych i obrazowych. Ważne jest, abyś wiedziała, czego możesz się spodziewać i aktywnie uczestniczyła w tym procesie.
Kryteria Rotterdamskie: Złoty standard w diagnostyce, który musisz znać
Większość lekarzy na świecie opiera diagnozę PCOS na tak zwanych Kryteriach Rotterdamskich, które są uznawane za "złoty standard". Aby postawić diagnozę PCOS, muszą być spełnione co najmniej dwa z trzech poniższych kryteriów:
- Rzadkie owulacje lub ich brak (oligo- lub anowulacja): Objawia się to nieregularnymi, rzadkimi miesiączkami lub ich całkowitym brakiem.
- Kliniczne lub biochemiczne objawy nadmiaru androgenów: Kliniczne to wspomniane wcześniej trądzik, hirsutyzm (nadmierne owłosienie) lub łysienie androgenowe. Biochemiczne to podwyższone poziomy męskich hormonów (np. testosteronu) w badaniach krwi.
- Obraz policystycznych jajników w badaniu USG: Oznacza to obecność co najmniej 12-20 pęcherzyków o średnicy 2-9 mm w jajniku lub objętość jajnika przekraczającą 10 ml.
Pamiętaj, że spełnienie tylko jednego z tych kryteriów nie wystarczy do postawienia diagnozy PCOS.
Jakie badania krwi są niezbędne? Przegląd kluczowych hormonów
Do postawienia diagnozy PCOS niezbędne są badania krwi, które pomogą ocenić Twój profil hormonalny. Oprócz wspomnianej już krzywej cukrowej i insulinowej (OGTT), która ocenia wrażliwość na insulinę, lekarz zleci również oznaczenie poziomów:
- Testosteronu całkowitego i wolnego: Aby ocenić poziom męskich hormonów.
- DHEA-S (siarczanu dehydroepiandrosteronu): Inny androgen, produkowany przez nadnercza.
- SHBG (globuliny wiążącej hormony płciowe): Białko, które transportuje hormony płciowe we krwi; jego niski poziom może wskazywać na wyższą aktywność wolnego testosteronu.
- Prolaktyny: Aby wykluczyć inne przyczyny zaburzeń miesiączkowania.
- LH (hormonu luteinizującego) i FSH (hormonu folikulotropowego): Ich stosunek jest ważnym wskaźnikiem zaburzeń owulacji.
- TSH (hormonu tyreotropowego): Aby wykluczyć problemy z tarczycą, które mogą dawać podobne objawy.
Te badania pomagają nie tylko potwierdzić diagnozę PCOS, ale także wykluczyć inne schorzenia, które mogą dawać podobne objawy.
Rola USG dopochwowego: Co lekarz widzi na ekranie monitora?
Badanie USG dopochwowe jest nieodłącznym elementem diagnostyki PCOS. Podczas tego badania lekarz ocenia wygląd i objętość jajników. W przypadku PCOS na ekranie monitora często widoczny jest charakterystyczny obraz: jajniki są powiększone i zawierają liczne, drobne pęcherzyki (o średnicy 2-9 mm), ułożone często na obwodzie, przypominając "naszyjnik z pereł". Ważne jest, aby pamiętać, że obecność takich jajników sama w sobie nie jest równoznaczna z PCOS, ale stanowi jedno z kluczowych kryteriów diagnostycznych, które w połączeniu z innymi objawami pozwala postawić prawidłową diagnozę.
Nowoczesne podejście do leczenia PCOS: Co naprawdę działa?
Leczenie PCOS to proces, który wymaga cierpliwości i spersonalizowanego podejścia. Nie ma jednej "magicznej pigułki", która wyleczy PCOS, ponieważ jest to zespół objawów. Terapia jest zawsze objawowa i dostosowana do indywidualnych potrzeb i celów pacjentki czy to regulacja cyklu, poprawa wyglądu skóry, czy plany prokreacyjne. Moje doświadczenie pokazuje, że najlepsze efekty przynosi podejście wielokierunkowe.
Zmiana stylu życia jako fundament terapii: Rola diety i aktywności fizycznej
Muszę to podkreślić: modyfikacja stylu życia to absolutna podstawa leczenia PCOS. Żadne leki nie zadziałają tak skutecznie, jeśli nie towarzyszy im odpowiednia dieta i regularna aktywność fizyczna. Dieta o niskim indeksie glikemicznym pomaga stabilizować poziom cukru we krwi i poprawia wrażliwość na insulinę, co jest kluczowe w walce z insulinoopornością. Regularny ruch, nawet umiarkowany, nie tylko wspiera utrzymanie prawidłowej wagi, ale także poprawia metabolizm i może pomóc w przywróceniu regularnych owulacji. To jest ten element terapii, nad którym masz największą kontrolę!
Leczenie farmakologiczne: Kiedy tabletki antykoncepcyjne, metformina i inne leki są konieczne?
W wielu przypadkach, oprócz zmiany stylu życia, konieczne jest włączenie leczenia farmakologicznego. Najczęściej stosowane leki to:
- Antykoncepcja hormonalna: Tabletki antykoncepcyjne są często przepisywane w celu regulacji cyklu menstruacyjnego, zmniejszenia objawów hiperandrogenizmu (trądzik, hirsutyzm) oraz ochrony endometrium przed nadmiernym rozrostem.
- Metformina: Jest to lek stosowany głównie w cukrzycy, ale w PCOS odgrywa kluczową rolę w poprawie wrażliwości na insulinę, zwłaszcza u pacjentek z insulinoopornością. Może również pomóc w redukcji masy ciała i przywróceniu owulacji.
- Leki stymulujące owulację: U kobiet, które planują ciążę i mają problemy z owulacją, lekarz może zastosować leki takie jak klomifen czy letrozol, aby wspomóc dojrzewanie pęcherzyków i uwolnienie komórki jajowej.
- Antyandrogeny: W niektórych przypadkach, gdy objawy hiperandrogenizmu są bardzo nasilone, mogą być przepisane leki blokujące działanie męskich hormonów.
Wybór leków zawsze zależy od dominujących objawów, celów leczenia i ogólnego stanu zdrowia pacjentki.
Wsparcie psychologiczne i akceptacja choroby: Jak dbać o swoje samopoczucie?
Życie z PCOS może być wyzwaniem nie tylko fizycznym, ale i psychicznym. Problemy z wyglądem (trądzik, owłosienie, waga), trudności z zajściem w ciążę czy przewlekłe zmęczenie mogą znacząco wpływać na samopoczucie i samoocenę. Dlatego wsparcie psychologiczne i akceptacja choroby są niezwykle ważne. Szukanie pomocy u psychologa, dołączenie do grup wsparcia czy po prostu rozmowa z bliskimi mogą pomóc w radzeniu sobie ze stresem, lękiem czy frustracją. Pamiętaj, że dbanie o zdrowie mentalne jest równie ważne, co dbanie o zdrowie fizyczne.
Dieta w PCOS: Twój największy sojusznik w walce z objawami
Jeśli miałbym wskazać jeden, najskuteczniejszy element, który możesz wprowadzić w życie od zaraz, aby poprawić swoje samopoczucie i zredukować objawy PCOS, byłaby to właśnie dieta. Odpowiednie odżywianie to nie tylko sposób na utrzymanie wagi, ale przede wszystkim narzędzie do regulacji hormonów i poprawy wrażliwości na insulinę. To Twój największy sojusznik!
Dlaczego niski indeks glikemiczny jest kluczowy?
Koncepcja niskiego indeksu glikemicznego (IG) jest absolutnie kluczowa w diecie przy PCOS. Produkty o wysokim IG powodują szybki wzrost poziomu glukozy we krwi, a co za tym idzie gwałtowny wyrzut insuliny. Przy insulinooporności, która często towarzyszy PCOS, prowadzi to do jeszcze większego obciążenia trzustki i nasilenia problemu. Wybierając produkty o niskim IG, takie jak warzywa, pełnoziarniste produkty zbożowe czy strączki, pomagasz stabilizować poziom cukru we krwi, zmniejszasz zapotrzebowanie na insulinę i poprawiasz wrażliwość tkanek na ten hormon. To bezpośrednio przekłada się na redukcję objawów PCOS.
Produkty zalecane i te, których warto unikać: Praktyczne wskazówki żywieniowe
Oto praktyczne wskazówki dotyczące komponowania posiłków:
Produkty zalecane:
- Warzywa: Duże ilości, zwłaszcza zielonoliściaste (szpinak, jarmuż), brokuły, kalafior, papryka.
- Pełnoziarniste produkty zbożowe: Kasze (gryczana, jęczmienna, komosa ryżowa), brązowy ryż, pieczywo pełnoziarniste na zakwasie.
- Chude białka: Ryby (zwłaszcza tłuste morskie), drób bez skóry, jaja, nasiona roślin strączkowych (soczewica, ciecierzyca, fasola).
- Zdrowe tłuszcze: Awokado, orzechy, nasiona (chia, lniane), oliwa z oliwek extra virgin.
- Owoce: Z umiarem, zwłaszcza te o niskim IG (jagody, maliny, truskawki, grejpfruty).
Produkty, których warto unikać lub ograniczyć:
- Przetworzona żywność: Gotowe dania, fast foody, słone przekąski.
- Słodycze i cukier: Ciastka, czekolady, biały cukier, syrop glukozowo-fruktozowy.
- Białe pieczywo i makarony: Produkty z białej mąki.
- Napoje słodzone: Soki owocowe (nawet 100%), napoje gazowane.
- Tłuszcze trans: Margaryny, utwardzone oleje roślinne.
Staraj się jeść regularnie, 3-5 posiłków dziennie, aby uniknąć nagłych spadków i wzrostów poziomu cukru.
Rola błonnika, zdrowych tłuszczów i antyoksydantów
W diecie kobiet z PCOS kluczową rolę odgrywają również:
- Błonnik: Znajdujący się w warzywach, owocach i pełnoziarnistych produktach zbożowych, spowalnia wchłanianie glukozy, zapewnia uczucie sytości i wspiera pracę jelit.
- Zdrowe tłuszcze: Zwłaszcza kwasy omega-3 (obecne w tłustych rybach morskich, nasionach lnu, chia) mają działanie przeciwzapalne, co jest ważne, ponieważ PCOS często wiąże się ze stanem zapalnym w organizmie.
- Antyoksydanty: Witaminy C, E, beta-karoten, selen (obecne w świeżych warzywach i owocach) chronią komórki przed stresem oksydacyjnym i wspierają ogólne zdrowie.
Pamiętaj, że dieta to nie kara, a narzędzie do poprawy Twojego zdrowia i samopoczucia. Warto skonsultować się z dietetykiem, który pomoże ułożyć indywidualny plan żywieniowy.
PCOS a ciąża: Co musisz wiedzieć, planując rodzinę?
Wiele kobiet z PCOS obawia się, że nigdy nie będą mogły zajść w ciążę. Chcę Cię uspokoić choć PCOS jest jedną z najczęstszych przyczyn niepłodności, zajście w ciążę jest często możliwe. Kluczem jest odpowiednie leczenie i ścisła współpraca z lekarzem. To jest obszar, w którym moja wiedza i doświadczenie jako specjalisty są szczególnie cenne.
Czy z PCOS można zajść w ciążę? Fakty i mity
Zdecydowanie można zajść w ciążę z PCOS. To jest fakt, a wszelkie twierdzenia, że jest to niemożliwe, to mit. PCOS jest najczęstszą przyczyną niepłodności związanej z zaburzeniami owulacji, ponieważ nieregularne lub brak owulacji utrudnia zapłodnienie. Jednak dzięki nowoczesnym metodom leczenia i zmianie stylu życia, wiele kobiet z PCOS zachodzi w ciążę, często bez konieczności stosowania zaawansowanych technik wspomaganego rozrodu. Ważne jest, aby nie tracić nadziei i działać proaktywnie.
Jak leczenie wpływa na płodność i przywrócenie owulacji?
Leczenie PCOS ma na celu przywrócenie regularnej owulacji i zwiększenie szans na zajście w ciążę. Jak już wspomniałem, zmiana stylu życia (dieta o niskim IG, aktywność fizyczna) może znacząco poprawić wrażliwość na insulinę i spontanicznie przywrócić owulację u niektórych kobiet. Ponadto, lekarz może zastosować:
- Metforminę: Poprawia wrażliwość na insulinę, co może prowadzić do przywrócenia owulacji.
- Leki stymulujące owulację: Takie jak klomifen lub letrozol, które pomagają jajnikom uwolnić komórkę jajową.
- W bardziej skomplikowanych przypadkach, gdy leczenie farmakologiczne nie przynosi efektów, rozważa się techniki wspomaganego rozrodu, takie jak in vitro.
Kluczowa jest tutaj współpraca z lekarzem specjalistą od płodności, który dobierze najodpowiedniejszą ścieżkę leczenia.
Ryzyko w trakcie ciąży: Na co zwrócić szczególną uwagę?
Ciąża u kobiet z PCOS wiąże się z nieco podwyższonym ryzykiem pewnych powikłań, dlatego wymaga szczególnej uwagi i ścisłej opieki medycznej. Do potencjalnych ryzyk należą:
- Cukrzyca ciążowa: Ze względu na często występującą insulinooporność, kobiety z PCOS są bardziej narażone na rozwój cukrzycy w ciąży.
- Nadciśnienie tętnicze i stan przedrzucawkowy: Ryzyko tych powikłań również jest zwiększone.
- Poród przedwczesny: Istnieje nieco wyższe ryzyko wcześniejszego rozwiązania ciąży.
- Poronienia: Niektóre badania sugerują zwiększone ryzyko poronień, zwłaszcza w pierwszym trymestrze.
Dlatego tak ważne jest, abyś była pod stałą opieką ginekologa prowadzącego ciążę, który będzie monitorował Twój stan zdrowia i w razie potrzeby szybko reagował na wszelkie nieprawidłowości.
Życie z PCOS: Jak przejąć kontrolę i zapobiegać długofalowym powikłaniom?
PCOS to dolegliwość, z którą żyje się przez całe życie, ale to nie oznacza, że musisz być jej zakładniczką. Wręcz przeciwnie możesz przejąć kontrolę nad swoim zdrowiem i znacząco poprawić jakość życia. Kluczem jest proaktywne podejście, regularne monitorowanie stanu zdrowia i świadomość potencjalnych długofalowych powikłań. Moim celem jest, abyś czuła się silna i kompetentna w zarządzaniu swoim PCOS.
Cukrzyca typu 2, choroby serca, rak endometrium: Dlaczego regularne badania są tak ważne?
Nieleczone PCOS, zwłaszcza w połączeniu z insulinoopornością i otyłością, znacząco zwiększa ryzyko rozwoju poważnych chorób w przyszłości. Wśród nich należy wymienić:
- Cukrzycę typu 2: Insulinooporność jest głównym czynnikiem ryzyka.
- Choroby sercowo-naczyniowe: Takie jak nadciśnienie tętnicze, zaburzenia lipidowe (wysoki cholesterol, trójglicerydy), które zwiększają ryzyko zawału serca i udaru.
- Rak endometrium (błony śluzowej macicy): Długotrwały brak owulacji i nieregularne miesiączki prowadzą do nadmiernego rozrostu błony śluzowej macicy, co zwiększa ryzyko jej nowotworzenia.
Przeczytaj również: Syndrom Otella: Jak leczyć? Skuteczne metody na obłęd zazdrości
Do jakiego lekarza się udać? Rola ginekologa, endokrynologa i dietetyka w terapii
Leczenie PCOS często wymaga podejścia multidyscyplinarnego, co oznacza współpracę kilku specjalistów. Oto, do kogo warto się udać:
- Ginekolog: Jest to zazwyczaj pierwszy lekarz, do którego trafiają kobiety z objawami PCOS. Ginekolog zajmuje się diagnostyką, leczeniem hormonalnym (np. antykoncepcja), monitorowaniem cyklu i płodności.
- Endokrynolog: Specjalista od hormonów. Endokrynolog jest kluczowy w zarządzaniu insulinoopornością, zaburzeniami metabolicznymi i innymi aspektami hormonalnymi PCOS.
- Dietetyk: Jak już wspomniałem, dieta jest fundamentem. Dietetyk pomoże Ci ułożyć indywidualny plan żywieniowy, który będzie wspierał Twoje zdrowie i redukował objawy PCOS.
- W zależności od objawów, pomocne mogą być również wizyty u dermatologa (w przypadku nasilonego trądziku czy hirsutyzmu) oraz psychologa.
Pamiętaj, że jesteś aktywnym uczestnikiem w procesie leczenia. Nie bój się zadawać pytań i szukać wsparcia u różnych specjalistów, aby kompleksowo zadbać o swoje zdrowie.